Patrones Electrocardiográficos Comunes
Catálogo con ejemplos visuales, criterios y breve descripción clínica.
Descripción clínica: Arritmia sostenida con riesgo de eventos tromboembólicos; valorar anticoagulación.
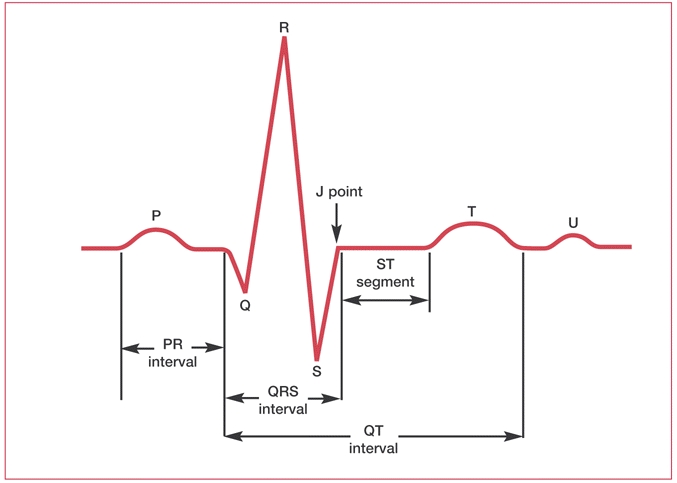
Criterios clave:
- Ondas P ausentes; línea de base fibrilatoria ondulada.
- Ritmo irregularmente irregular (intervalos RR variables).
- Frecuencia ventricular variable (puede ser lenta, normal o rápida).
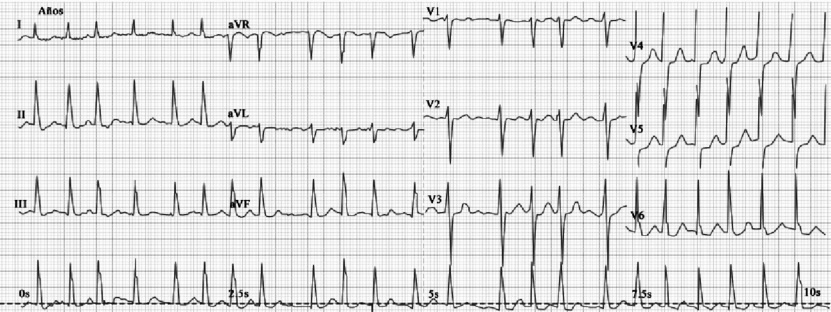

Descripción clínica: Arritmia macroreentrante auricular; puede requerir cardioversión o ablación.
Criterios clave:
- Ondas “en dientes de sierra” (ondas F), mejor en derivaciones II, III, aVF o V1.
- Frecuencia auricular típica ~250–350 lpm.
- Conducción AV frecuente 2:1 (ritmo ventricular puede ser regular) o variable.



Descripción clínica: Reentradas AV/AVN; puede responder a maniobras vagales o adenosina.
Criterios clave:
- QRS estrecho (<120 ms) si no hay aberrancia.
- Inicio y terminación súbitos (paroxística).
- Onda P puede estar oculta o retrógrada; ritmo regular; frecuencia alta (>150 lpm).



Descripción clínica: Origen ventricular; puede comprometer hemodinámica; atención urgente.
Criterios clave:
- QRS ancho (>120 ms) y morfología monomórfica (si regular) o polimórfica.
- Generalmente ritmo regular y sin ondas P claramente relacionadas con cada QRS.
- Es sostenida si >30 s (urgencia si hemodinámicamente inestable).



Descripción clínica: Paro cardiaco; requiere desfibrilación inmediata.
Criterios clave:
- Sin complejos QRS definidos; actividad eléctrica caótica.
- Apariencia de “ruido” o trazado desorganizado.
- Emergencia vital: requiere RCP y desfibrilación.



Descripción clínica: Conducción AV enlentecida; suele ser benigno.
Criterios clave:
- Intervalo PR > 200 ms.
- Cada onda P conduce a QRS (1:1).
- Suele ser asintomático, vigilar si hay otros cambios.



Descripción clínica: Conducción AV con alargamiento progresivo del PR; suele ser benigno.
Criterios clave:
- PR se prolonga progresivamente hasta que una P deja de conducir (cae QRS).
- Patrón cíclico repetitivo.
- QRS habitualmente estrecho; generalmente benigno.


Descripción clínica: Conducción AV intermitente; mayor riesgo de progresión a bloqueo completo.
Criterios clave:
- PR constante, pero hay ondas P que no conducen (caen QRS).
- Mayor riesgo de progresar a bloqueo completo; con frecuencia requiere marcapasos.


Descripción clínica: Disociación AV con ritmo de escape; frecuentemente requiere marcapasos.
Criterios clave:
- Disociación aurículo-ventricular: P y QRS sin relación.
- Ritmo de escape (nodal o ventricular) lento (p. ej. 20–60 lpm).
- Implica apoyo hemodinámico y generalmente marcapasos definitivo.



Descripción clínica: Puede ser hallazgo benigno o asociarse a otras patologías.
Criterios clave:
- QRS ≥ 120 ms; patrón rSR' en V1–V2 (R’ terminal).
- Onda S ancha en derivaciones laterales (I, V6).
- Puede ser idiopático o asociado a enfermedad pulmonar/ECG crónico.



Descripción clínica: Interfiere con diagnóstico de isquemia; puede sugerir enfermedad estructural.
Criterios clave:
- Morfología clásica: R ancha y empastada en V5–V6, ausencia de q en I/V6, y S profunda/ausente en V1–V2.
- QRS: tradicionalmente ≥120 ms; estudios recientes muestran que QRS suele ser mayor en hombres y que en mujeres pueden observarse BRI auténticos con QRS algo menor → por tanto considere umbrales interpretativos (p. ej. sospechar LBBB verdadero con QRS ≥120 ms en hombres y tener menor umbral de sospecha en mujeres, evaluar morfología y criterios adicionales).
- Criterio complementario práctico: Time-to-notch (tiempo desde inicio del QRS hasta la primera muesca en derivación I) > 75 ms apoya BRI verdadero (mejora especificidad frente a retraso intraventricular).
- Onda T en derivaciones laterales suele estar opuesta al QRS (inversión) por desincronía.



Descripción clínica: Oclusión coronaria aguda; requiere reperfusión urgente.
Criterios clave:
- Elevación del ST ≥ 1 mm en dos derivaciones contiguas (o ≥2 mm en precordiales, según sitio).
- Aparición de ondas Q patológicas con el tiempo.
- Cambios regionales correspondientes a territorios coronarios (p. ej. V1–V4 → anterior).



Descripción clínica: Isquemia sin elevación del ST; manejo según estratificación de riesgo.
Criterios clave:
- Depresión del ST o inversión de onda T en derivaciones relacionadas.
- Cambios dinámicos (comparar con ECG previos).
- Suele asociarse a lesión subendocárdica o isquemia reversible.



Descripción clínica: Sobrecarga de presión; común en hipertensión arterial.
Criterios clave:
- Voltajes elevados: S(V1) + R(V5/V6) > 35 mm (criterio Sokolow-Lyon) o criterios de Cornell.
- Eje puede desviarse a la izquierda; cambios de repolarización (ST-T en derivaciones laterales).
- Evaluar en contexto clínico (hipertensión, valvulopatía, etc.).



Descripción clínica: Alteraciones electrolíticas con impacto en conducción y repolarización.
Criterios clave:
- Hiperkalemia: ondas T picudas y altas al inicio, luego PR prolongado y QRS ensanchado si empeora; riesgo de arritmias graves.
- Hipokalemia: T aplanada, onda U prominente, ST deprimido; predisposición a arritmias ventriculares.

